在人体腹膜后紧贴肾脏的位置,肾上腺如同两颗小小的“能量站”,而当其中一颗肾上腺悄然生长出直径达9cm的嗜铬细胞瘤时,这颗肿瘤就像埋藏在体内的“隐形炸弹”,随时可能因激素异常分泌引发致命的血压风暴。这不,44岁的陈先生就经历了这样的不幸。
日前,陈先生在一次例行体检时发现了右侧肾上腺占位,遂慕名前往海南医科大学第一附属医院泌尿外科王毓斌主任门诊寻求治疗。入院后,检查显示陈先生血尿儿茶酚胺类激素指标显著升高,这一指标如同“警报器”,提示着嗜铬细胞瘤的存在。嗜铬细胞瘤最凶险的特性在于其会异常分泌去甲肾上腺素、肾上腺素等血管活性物质,导致患者血压像“过山车”般剧烈波动,甚至可能在情绪激动、体位改变时诱发高血压危象,危及生命。
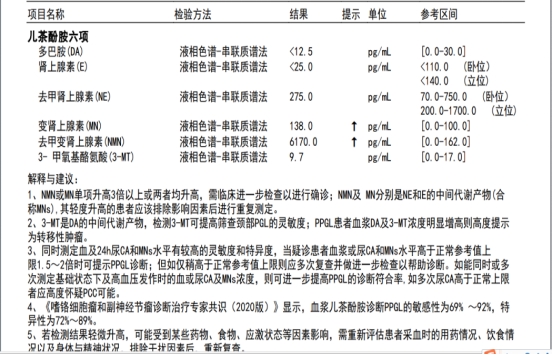
尿儿茶酚胺类激素异常
除了体型肥胖以外,陈先生还患有糖尿病,这为诊疗带来了特殊挑战。因为肥胖会增加肿瘤暴露难度,而糖尿病则会影响术后伤口愈合,尤其是直径9cm的肿瘤已属“巨大”范畴,其丰富的血供如同盘根错节的树根,与下腔静脉、肝脏紧密黏连,这意味着手术不仅要精准切除肿瘤,更要在“血管丛林”中完成高难度的“拆弹”操作。
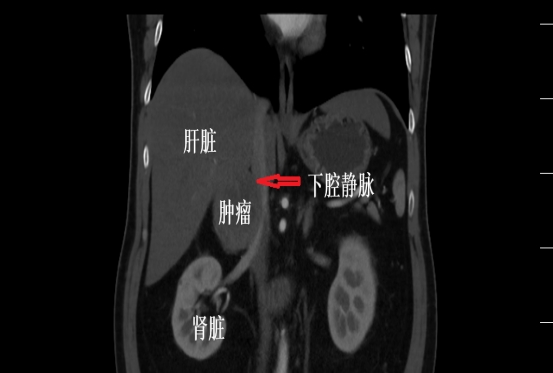
术前CT1
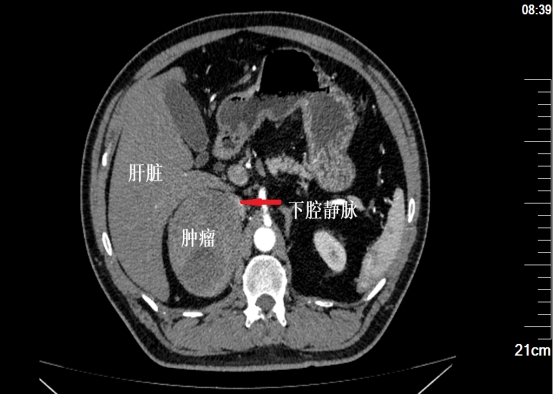
术前CT2
正所谓凡事预则立,不预则废,对于嗜铬细胞瘤手术而言,术前准备堪称决定成败的“基石”。为此泌尿外科团队特意组织多学科会诊,邀请心内科专家制定精准的血压心率调控方案,内分泌科团队优化糖尿病管理,麻醉科医师提前评估气道情况并制定术中监测预案。这种多学科协同作战的模式,能够将患者身体状态调整至最佳手术期——数据显示,充分的术前准备可使术中血压剧烈波动的发生率降低40% 以上。
因此,手术前陈先生先接受了为期4周的α-肾上腺素能受体阻滞剂(如酚苄明)药物准备,这一药物如同“血管松弛剂”,能有效扩张血管、降低外周阻力,从而控制血压。更关键的是,药物准备期间同步进行的扩容治疗,这如同为干涸的河道注入水源,纠正了长期血管收缩导致的血容量不足,为手术中应对血压波动筑牢“防护堤”。
经过充分的术前准备并取得家属同意后,泌尿外科手术团队成功为陈先生开展了3D腹腔镜下肾上腺嗜铬细胞瘤切除术。与传统开放手术相比,3D腹腔镜通过特制镜头能够将手术视野放大10-15倍,立体成像系统让血管、神经的解剖结构如同“高清地图”般清晰呈现。
术中,王毓斌主任等人凭借着精湛的技术和丰富的经验在毫米级精度下用超声刀精准切除陈先生体内与下腔静脉紧密黏连的肿瘤,同时保护肝脏组织,避免损伤这一重要器官。除了黏连,血压管理是本次手术的另一大难点,为此手术团队时刻关注患者血压情况。患者血压骤升至200mmHg时,麻醉团队立即通过微量泵精准调控血管活性药物,将中心静脉压维持在稳定区间。数据显示,嗜铬细胞瘤手术中血压波动幅度可达基础值的3倍,而专业麻醉团队的实时监控能将血压控制在安全范围,使手术并发症发生率降低50%以上。

王毓斌主任团队正为患者手术

术中取出的肿瘤
术后,陈先生血压平稳、无头晕胸闷等症状,这意味着“炸弹” 已被成功拆除。但泌尿外科医护团队仍谨慎地为陈先生进行着术后管理,时刻监测其血糖变化以调整降糖方案,并鼓励陈先生早期下床活动以预防深静脉血栓,规范的术后管理可使巨大嗜铬细胞瘤患者的术后恢复时间大大缩短。

三维重建
“肾上腺肿物并不罕见,但其危险性不容忽视。对于顽固性高血压、年轻高血压人群更需要重视排查肾上腺“炸弹”是否存在,并及时干预。”王毓斌主任提醒到,面对身体发出的每一个“异常信号”,及时就医与科学诊疗,永远是守护健康的重要法则。
陈先生重获健康的背后,是多学科团队的默契协作与医疗技术的不断革新,展现了医院在微创手术治疗方面的技术实力。未来,海医一附院泌尿外科将继续积极探索,用优质的医疗服务保障人民群众的生命健康。

出院前陈先生为泌尿外科的医护人员点赞
科普课堂:如何早期发现“沉默的杀手”——肾上腺嗜铬细胞瘤
从医学角度来看,肾上腺嗜铬细胞瘤是一种神经内分泌肿瘤,起源于肾上腺髓质、交感神经节或其他嗜铬组织。正常情况下,肾上腺髓质分泌适量儿茶酚胺(如肾上腺素、去甲肾上腺素),帮助维持血压稳定。但嗜铬细胞恶变后,会不受控制地大量分泌这些激素,导致血管强烈收缩,引发高血压危象,甚至诱发心脏、大脑和肾脏的功能衰竭。
嗜铬细胞瘤虽属少见病,但因其潜在风险,需提高警惕。若出现阵发性高血压(血压突然升高又迅速回落)、头痛、心悸、多汗“三联征”,或体检发现肾上腺占位,应及时至泌尿外科就诊。尤其对于合并糖尿病、肥胖的人群,更应将肾上腺检查纳入常规体检项目。随着3D腹腔镜技术的普及与多学科诊疗模式的推广,这类 凶险肿瘤的治愈率已显著提升,早期诊断与规范治疗是战胜疾病的关键。