日前,海医一附院神经外科对一例顽固性癫痫患者成功实施了脑机器人引导立体定向脑电图深部电极置入(SEEG)+射频消融致痫灶毁损手术,这是脑手术机器人在海南省首次完成该类手术。
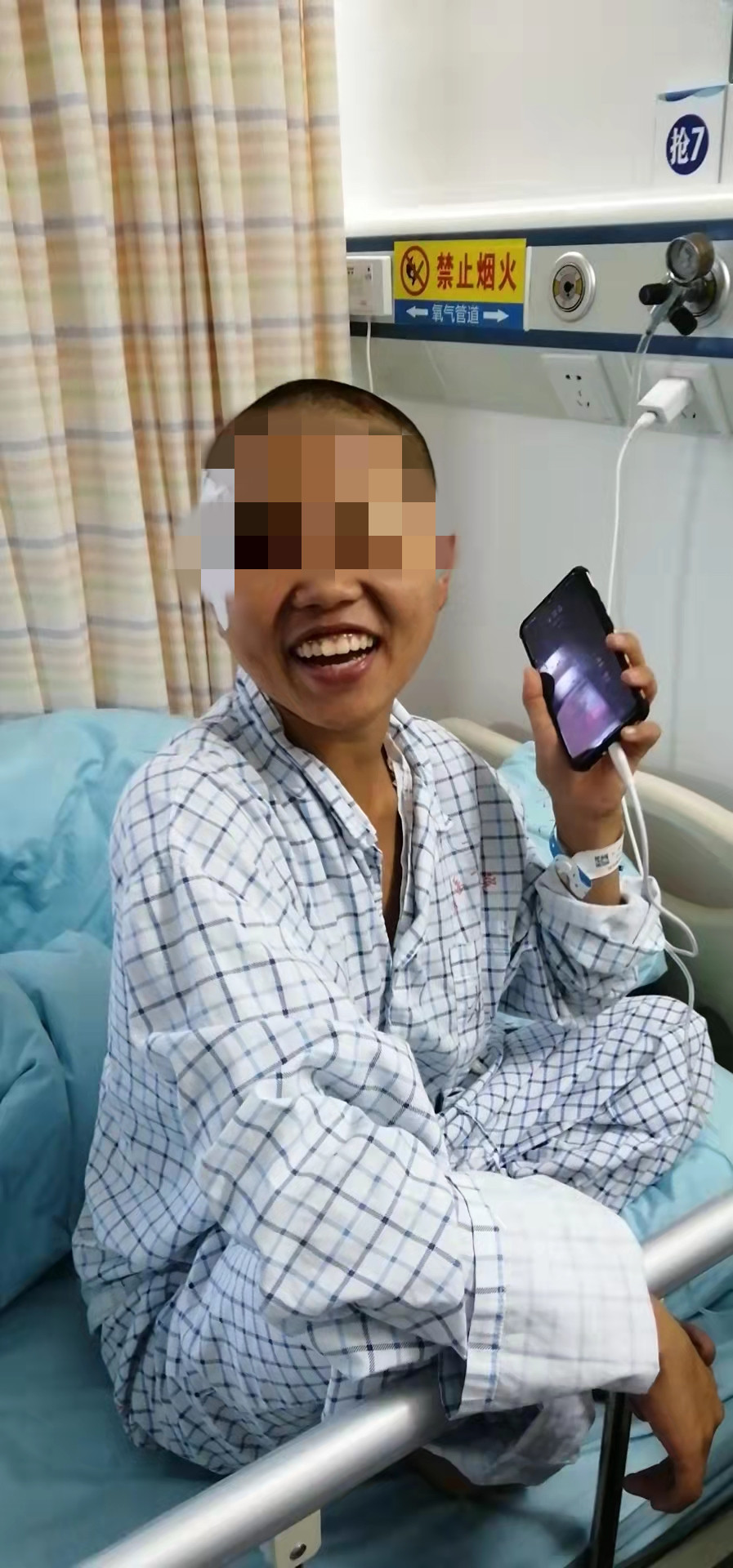
难治性癫痫患者术后恢复情况良好
“谢谢,太感谢你们了”,看到这张爽朗的笑容,您能否想象得到这曾是一位深受“癫痫”困扰28年之久的患者,几天前还因“难治性癫痫”而苦恼。其因“发作性抽搐伴意识丧失”二十多年,曾求治多家医院诊断为“癫痫”,长期口服多种抗癫痫药物,效果不佳。每月仍发作数次,最多可达10余次,患者深受疾病困扰。不久前慕名前来求诊于海医一附院癫痫内科专家李其富教授,诊断为“难治性癫痫”,建议手术治疗。经进一步完善术前检查(包括长程视频脑电图、SPECT、功能MRI等检查)及综合评估,发现患者右侧颞叶内侧海马与杏仁核存在明显的异常放电,但同时发现异常放电向多处泛化。为进一步精准查找致痫灶,明确诊断与确定手术治疗方案,经海医一附院神经疾病中心组织MDT讨论,决定采用国际最先进技术——脑机器人引导立体定向脑电图深部电极置入(SEEG)技术+射频消融致痫灶毁损技术。
SEEG是一种微创侵入性癫痫诊断及治疗技术,无需开颅,通过立体定向技术将直径为0.8 mm的电极置入脑内来研究癫痫患者的脑内放电情况,从而定位致痫区或致痫网络来指导癫痫外科手术切除方案。
因该技术系海南省首次应用,为提高手术安全及疗效,医疗组特邀请福建医科大学附属协和医院宋施委教授与我院功能神经外科顾硕主任医师担任技术指导,在我院癫痫MDT团队的通力合作下,制定了详细的手术计划与具体的实施方案。2021年12月23日,手术组专家利用机器人引导精准定位,顺利将10根SEEG监测电极植入到该患者脑内预定配区。术中电极置入靶点的精度在0.5mm以内,达到了理想的技术要求。在电极植入再次定位致痫灶范围后,手术者对患者海马-杏仁核致痫灶成功实施了多点射频消融毁损术,整个手术过程十分顺利。
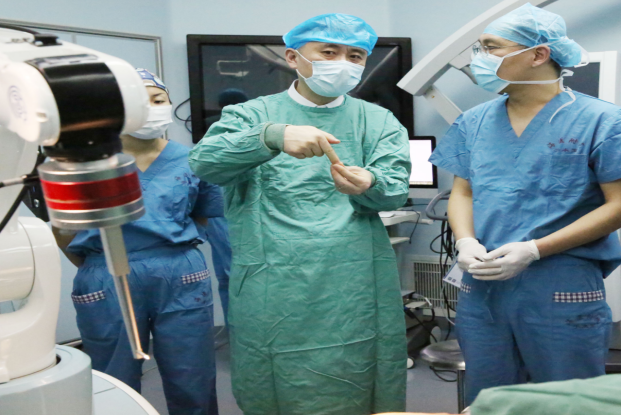
顾硕教授、宋施委教授及设备工程师术前与术者讨论手术方案、核对手术计划
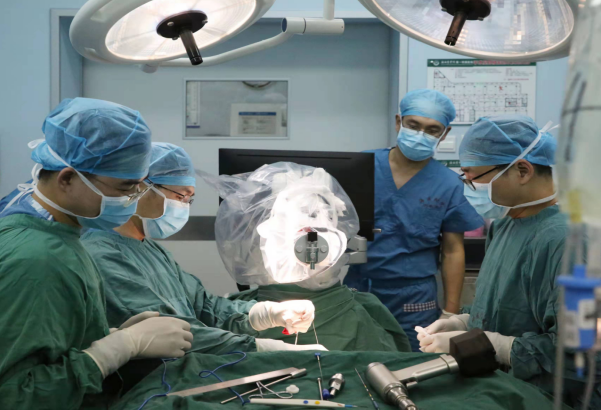
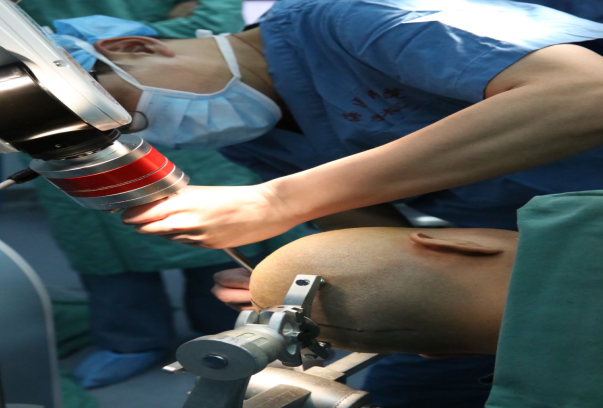
在宋施委教授指导下,神经外科叶富跃副主任医师实施SEEG电极植入手术
据主刀医生叶富跃副主任医师介绍,整个手术过程中,采用机器人辅助完成电极植入,每根电极平均耗时4-6分钟,全部植入耗时约1小时。而采用传统的框架式立体定向装置电极植入技术,完成同样数量的电极置入则需要3-6小时。此外,对多根电极立体植入所引出的脑电信号进行分析,可更加精准地确定致痫灶的部位和范围,便于术后对致痫灶进行射频消融精准毁损或开颅手术精准切除。
患者术后脑异常放电消失,未见癫痫发作,术后观察数日无特殊不适。

据悉,癫痫患者中有20-40%为药物难治性癫痫,致痫灶的准确定位是取得良好手术效果的关键;借助机器人能够更加精准地植入脑深部电极,准确地寻找致痫灶。此外,在电极植入再次定位致痫灶范围后,可直接进行致痫灶靶点射频消融毁损,达到根治或缓解癫痫发作的目的,可避免开颅手术切除致痫灶,更加便捷、微创,符合快速康复理念。
【海南医学院第一附属医院神经外科癫痫外科】
我院神经外科是海南省最早开展顽固性癫痫手术治疗的单位。早在海南省建省之初,我国著名的癫痫外科专家吴若秋教授就应邀前来我院神经外科工作二年余,在比较艰苦的条件下带领和指导原科主任莫业和教授及其团队开展多种复杂癫痫的外科治疗工作,取得了很好的效果,并积累了许多宝贵的临床经验。现任医院党委书记、囯优专家顾硕教授是国内知名的神经外科专家,尤其擅长于儿童顽固性癫痫的外科手术治疗,他带领的海南省神经疾病中心及小儿外科疾病中心在海南省具有较大的学科发展优势。现任神经外科主任杨堃教授于上世纪八十年代中期在同济医大读研期间,就在国内著名的癫痫外科前辈李龄教授的指导下开展癫痫外科工作,后又求学于日本东京女子医科大学脑科医院Hori教授(国际著名癫痫外科专家),在癫痫外科方面积累了丰富的经验。
海医一附院神经外科功能神经外科团队多年来一直致力于顽固性癫痫的手术治疗与临床研究,在海南省率先成功开展颞叶内侧癫痫选择性海马-杏仁核显微切除、顽固性癫痫的深部核团定向毁损、功能性半球切除、胼胝体部分切开、脑深部核团毁损及各种继发性癫痫致痫灶切除等癫痫外科手术。目前正在大力开展机器人辅助下立体定向脑深部电刺激(DBS)以及迷走神经电刺激(VNS)治疗顽固性癫痫等手术及临床研究工作。未来将不断拓展顽固性癫痫的诊治手段和治疗范围,造福于广大患者。
近年来,本学科随着海南省重点专科建设及海南省神经疾病中心的建设、高层次人才的培养与引进及先进设备的加大投入,学科发展已步入快车道。学科队伍不断壮大,专科实力不断增强,技术先进、设备一流,正朝着更高、更远、更好的目标迈进。